Diabète — Type 1 / Type 2, Hyperglycémie, Hypoglycémie,
Introduction — pourquoi ce guide
Le diabète est une épidémie mondiale qui touche des centaines de millions de personnes et exige une approche holistique : diagnostic précoce, surveillance rigoureuse (glycémie, HbA1c), mesures préventives et traitements personnalisés (insuline, pompe insuline, traitements oraux). Cet article explique clairement les concepts, les outils (bandelettes et glucomètre, CGM), la prise en charge dans des contextes spécifiques (diabète grossesse, diabète enfant) et la prévention des urgences (coma diabete). Diabetes Atlas
1 — Définitions essentielles et différences entre Type 1 et Type 2
- Type 1 : maladie auto-immune entraînant une destruction des cellules β du pancréas → carence en insuline → hyperglycémie absolue.
- Type 2 : combinaison de résistance à l’insuline et d’un déficit relatif de sécrétion d’insuline ; souvent liée à l’obésité et au mode de vie.
- Diabète sucre est le terme courant ; la gravité et le traitement diffèrent selon le type.
2 — Glycémie, hyperglycémie, hypoglycémie, cétones et HbA1c
- Glycémie = taux de glucose sanguin (ex. mg/dL ou mmol/L).
- Hyperglycémie = glycémie élevée (risque de complications chroniques si prolongée).
- Hypoglycémie = glycémie basse (symptômes : tremblements, sueurs, confusion — urgence à corriger).
- Cétones : produites en cas de carence en insuline (risque d’acidocétose diabétique → coma diabete).
- Hémoglobine glyquée (HbA1c) : reflet moyen du contrôle glycémique sur ~2–3 mois ; objectif personnalisé selon âge, comorbidités et grossesse.
3 — Diagnostic et outils de surveillance (pratiques)
Bandelettes et glucomètre (méthode ponctuelle)
- Mesures capillaires rapides : nécessitent lancette et aiguilles (usage unique).
- Indispensables pour ajuster un apport insulinique en fonction des repas ou lors d’hypoglycémies.
CGM — glucomètre contrôle continu
- Les CGM (Continuous Glucose Monitoring) fournissent des lectures fréquentes (ex. toutes les 1–5 minutes), des courbes, alertes hyper/hypo et indicateurs comme le Time-In-Range.
- Les recommandations cliniques récentes confirment l’intérêt des CGM pour améliorer le contrôle, réduire les hypoglycémies et optimiser la prise en charge chez les adultes, les enfants et pendant la grossesse. Diabetes Journals+1
4 — Technologies et innovations (pompes, CGM implantables)
- Pompe à insuline : dispositif programmable délivrant insuline basale continue et bolus repas ; améliore souvent la flexibilité et le contrôle glycémique chez les patients insulinodépendants.
- Systèmes fermés / AID (automated insulin delivery) : intégration pompe + CGM + algorithme (artificial pancreas) pour automatiser des ajustements et réduire variabilité.
- CGM implantables (capacité longue durée) sont apparus récemment et prolongent la durée d’usage sans changement fréquent de capteur ; cette innovation change l’expérience utilisateur et l’adhérence. Verywell Health+1
5 — Diabète grossesse et diabète chez l’enfant
- Diabète grossesse (gestationnel) : suivi serré, objectifs glycémiques spécifiques (jeûne et post-prandial), souvent nécessité d’ajuster ou d’introduire l’insuline ; CGM est de plus en plus recommandé pour optimiser la time-in-range maternelle et réduire les complications néonatales. wafp.org+1
- Diabète enfant : particularités psychologiques et scolaires ; CGM et pompe insuline peuvent améliorer la sécurité et la qualité de vie des familles. Diabetes Journals
6 — Prise en charge thérapeutique : principes
- Insuline : base du traitement pour type 1 ; utilisée aussi en type 2 avancé ou grossesse.
- Médicaments oraux et injectables (ex. metformine, SGLT2, GLP-1) selon profils ; ajustement par médecin diabétologue.
- Nutrition diabète / régime alimentaire : gestion des glucides, choix d’aliments à faible index glycémique, fibres et protéines pour moduler la glycémie.
- Surveillance régulière (glucomètre/CGM, HbA1c, dépistage organes cibles) et éducation thérapeutique.
7 — Soins locaux et prévention des complications
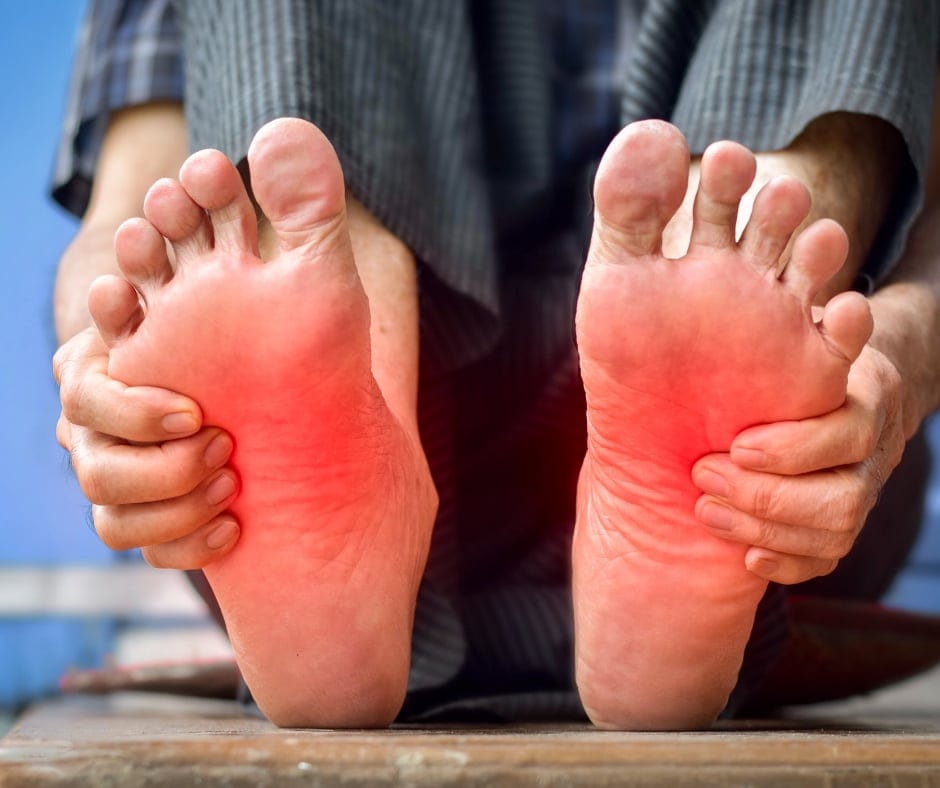
- Soin pour diabete crème : hydratation cutanée pour prévenir fissures et infections, essentiels pour les pieds.
- Inspection quotidienne des pieds, chaussures adaptées, podologue dès les premiers signes.
- Dépistage ophtalmologique, bilan rénal (albuminurie, eGFR), bilan cardiovasculaire programmés selon recommandations.
8 — Urgences : hypoglycémie sévère, acidocétose et coma diabète
- Hypoglycémie sévère : administrer sucre rapide (jus, comprimés) ; si inconscient → glucagon IV/IM et appel secours.
- Acidocétose diabétique (cétones positives, déshydratation, acidose) → hospitalisation urgente (risque de coma diabete).
- SIGNAL D’ALARME : vomissements, douleurs abdominales, souffle odorant « fruité », somnolence.
9 — Rôle du médecin diabétologue et du suivi multidisciplinaire
- Le médecin diabétologue coordonne : ajustements thérapeutiques, éducation, bilan complications et orientation (ophtalmologue, néphrologue, podologue, nutritionniste).
- Le suivi pluridisciplinaire réduit hospitalisations et améliore qualité de vie.
10 — Check-list pratique pour le patient (à copier-coller sur la fiche produit / page)
- Avoir glucomètre + bandelettes + lancettes.
- Considérer CGM si hypoglycémies fréquentes, variabilité importante, grossesse ou enfant.
- Garder kit d’urgence (glucose oral, glucagon).
- Crème hydratante spéciale diabète pour pieds et zones sèches.
- RDV annuel : ophtalmo, bilan rénal, examen podologique.
- HbA1c tous les 3 mois si instable, sinon semestriel.
FAQ — Questions claires & réponses nettes (optimisées SEO)
Q : Quelle est la différence entre Type 1 et Type 2 ?
R : Type 1 = absence d’insuline (auto-immun); Type 2 = résistance à l’insuline + sécrétion insuffisante.
Q : CGM ou bandelettes : que choisir ?
R : CGM = suivi continu (meilleur pour instabilité/hypoglycémie/jeunes/mères enceintes); bandelettes = mesure ponctuelle, simple et moins coûteuse.
Q : Quelles sont les cibles glycémiques et de HbA1c ?
R : Objectifs personnalisés ; les standards récents fixent des cibles de glycémie et Time-In-Range et recommandent un suivi fréquent (voir ADA Standards). Diabetes Journals
Q : La pompe à insuline convient-elle à tous ?
R : Non. Indiquée pour patients ayant besoin d’ajustements fins d’insuline, hypoglycémies récurrentes ou souhaitant plus de flexibilité. Décision avec diabétologue.
Q : Que faire en cas de cétones positives ?
R : Consulter urgemment : risque d’acidocétose pouvant évoluer en coma diabete.
Sources et références clés (sélection courte et récente)
- International Diabetes Federation — données globales et par pays (prévalence). Diabetes Atlas+1
- World Health Organization — fiche d’information sur le diabète et priorités mondiales. Organisation mondiale de la santé
- ADA Standards of Care 2025 (Standards & Technology / CGM guidance). Diabetes Journals+1
- Recommandations et études sur CGM en grossesse et pédiatrie. PMC+1
- Actualités sur CGM implantable et durée prolongée (Eversense 365). Verywell Health